В статье рассмотрены современные представления о наиболее распространенных осложнениях контактной коррекции зрения.
Введение
По всей планете насчитывается 140 млн пользователей контактных линз [1], из них 40,9 млн живут в США [2]. Более 90 % носят мягкие контактные линзы (МКЛ). Гидрофильные мягкие линзы были созданы О. Вихтерле (O. Wichterle) в 60-е годы прошлого века [3], а первые коммерческие МКЛ появились в США в 1971 году. Газопроницаемые твердые материалы, в частности силикон-акрилаты, были представлены на рынке в 1974 году. До них жесткие контактные линзы изготавливались из полиметилметакрилата (ПММА). Вскоре после начала продаж МКЛ начали поступать сообщения о нежелательных последствиях их ношения, таких как васкуляризация, отек роговицы, гигантский папиллярный конъюнктивит, воспаления и инфекции [4]. С тех пор прошло почти 50 лет, однако многие из этих осложнений по-прежнему продолжают выявляться на осмотре пациентов.
Недавно проф. Н. Эфрон (N. Efron) опубликовал статью, в которой назвал контактные линзы «по сущности воспаляющими», а если какая-то вещь несет в себе потенциальное действие к воспалению, то неизбежно возникнут нежелательные эффекты [5]. Они затрагивают все структуры глаза: веки, пальпебральную и бульбарную конъюнктиву, слезную пленку, роговицу. Считается, что в их основе лежат четыре базовых механизма (для возникновения осложнения достаточно одного, также возможны и их комбинации): гипоксия, механическое воздействие, токсичность, контаминация микробами (см. табл.).

Гипоксия
Гипоксия, возникающая при ношении контактных линз, сегодня уже подробно изучена, а когда-то она была очень серьезной проблемой, особенно при ношении линз из ПММА. В обычных условиях, при отсутствии контактной линзы на глазу, роговица – ткань без сосудов – получает кислород в основном из воздуха. Если материал контактной линзы плохо пропускает кислород (или же слезная пленка под линзой толстая, как в случае склеральных линз), неизбежно возникают метаболические изменения. Они оказывают влияние на эндотелий, строму, эпителий и лимб.
В эпителии гипоксия может проявить себя возникновением микроцист [6], вакуолей [7], булл [7], уменьшением толщины слоя эпителия [8], снижением эффективности защитных механизмов глаза. Микроцисты – это образования внутри эпителия, которые состоят из распавшихся клеток, их наблюдают с помощью щелевой лампы при непрямом освещении. Как правило, их можно видеть у пациентов, которые носят линзы с низким показателем пропускания кислорода (Dk/t). Если микроцист не чрезмерно много, они обычно не вызывают симптомов и не влияют на зрение. Если же их слишком много, нужно перевести пациента на линзы с высоким Dk/t. А если человек носил линзы в пролонгированном режиме, стоит от него отказаться.
Вакуоли в эпителии роговицы по размеру схожи с микроцистами, но не требуют непрямого освещения для наблюдения. Обычно они сопровождают гипоксию роговицы и отек эпителия [9]. Эпителиальные буллы имеют овальную форму, создают кластеры размером более чем 40 мкм, у них нечеткие границы [10]. Этиология плохо изучена; возможно, их появление обусловлено гипоксией или механическим сжатием. При сжатии происходит накопление жидкости в межклеточной среде, что и выглядит, как буллы.
Васкуляризация роговицы обычно развивается вследствие гипоксии или хронического воспаления глазной поверхности. При гипоксии клетки, испытывая метаболический стресс, производят проангиогенные цитокины, а это ведет к прорастанию кровеносных сосудов в роговичную ткань [11]. Васкуляризация, по разным оценкам, отмечается у 1–34 % пользователей контактных линз, причем реже она наблюдается у тех пациентов, кто носит жесткие газопроницаемые (ЖГП) линзы; вероятно, это вызвано хорошим слезообменом под задней поверхностью таких линз. Основные факторы риска васкуляризации – это сон в линзах, рефракционная ошибка высокой степени, материал с низкой кислородно й проницаемостью (Dk). Считается, что проблема васкуляризации решается при ношении линз с показателем пропускания кислорода выше 30–40 ед. Фатт [11]. Врачам-офтальмологам и оптометристам следует помнить, что значение Dk/t в центре линзы не всегда дает представление о Dk/t на краю оптической зоны. Поэтому, если речь идет о рефракционной ошибке высокой степени, выбор материала крайне важен.
Клинические знаки гипоксии роговицы, вызванной ношением контактных линз, очень хорошо заметны на эндотелии. Они могут иметь транзиторный характер, как в случае с пузырьками [12], либо перманентный, вроде полимегатизма. Полимегатизм и эндотелиальные пузырьки возникают по причине роста кислотности, вызванного ношением линз с низким Dk/t. Из-за недостатка кислорода накапливается молочная кислота и диоксид углерода, что ведет к росту концентрации угольной кислоты (гиперкапния) [12]. Происходит отек клеток эндотелия. Вначале наблюдается быстрое увеличение количества пузырьков, затем по мере ношения линзы рост их числа замедляется. После снятия линзы они пропадают. К счастью, это самое безобидное осложнение вследствие ношения контактных линз [12].
Полимегатизм – это ответ ткани на долговременное повышение кислотности среды [13]. При нем происходит нарушение нормального распределения клеток, возникают шестиугольные клетки разных размеров. Хотя форма клеток изменяется, их функции практически не затрагиваются. При использовании линз с высоким Dk/t полимегатизм наблюдается в легкой степени, а порой вообще отсутствует.
Гипоксия также ассоциируется с уменьшением толщины эпителия [8], гипоксический стресс при ношении контактных линз может увеличивать вероятность адгезии Pseudomonas [14].
Хотя многие из перечисленных осложнений в наши дни встречаются редко, поскольку пациенты носят силикон-гидрогелевые МКЛ и ЖГП-линзы, они представляют опасность для здоровья, если случается нарушение метаболизма в роговице.
В последнее время гипоксия часто обсуждается в связи с ростом использования склеральных контактных линз [15]. У этих ГП-линз толщина в центре находится в пределах 350–400 мкм, под линзой создается слезный резервуар, а его толщина разнится от пациента к пациенту, да и на одном глазу она может быть разной. Если врач назначил линзы из материала с низким значением Dk или под линзой толстая слезная «подушка», то у пациента могут развиться осложнения, описанные выше.
Раздражение механической природы
Атрофия мейбомиевых желез. Эрита (Arita) и соавторы выяснили, что атрофия мейбомиевых желез может возникать вследствие ношения контактных линз [16]. При сравнении пользователей контактных линз и тех, кто их не носит, в первой группе наблюдалась более выраженная атрофия желез. У этого могут быть две возможные причины: скопление мертвых клеток эпителия у железы или, что более вероятно, хроническое раздражение из-за воздействия контактной линзы. Причем последнее не зависит от материала линз: жесткие и мягкие линзы ведут к одинаковой атрофии желез. Пока у нас нет научных доказательств, связывающих дискомфорт при ношении контактных линз и атрофию мейбомиевых желез, но совершенно ясно, что ношение линз влияет на форму желез; а это наверняка связано с развитием сухости поверхности глаза.
Эпителиопатия края век и складки конъюнктивы, параллельные краю века. Синдром сухого глаза (ССГ) – это обычное состояние при ношении контактных линз, но в этой статье мы не будем его описывать. Два осложнения, которые мы здесь рассмотрим: эпителиопатия края век (ЭКВ; рис. 1) и складки конъюнктивы, параллельные краю века (СКПКВ). ЭКВ впервые была обнаружена в 2002 году группой Корба (Korb) [17]. Данное состояние возникает вследствие механического трения между краем века (верхняя и нижняя пальпебральная конъюнктива) и передней поверхностью контактной линзы. Если между этими структурами нет достаточного объема смазки, механические силы ведут к эпителиопатии. ЭКВ можно увидеть при использовании флюоресцеина, но проще это сделать с помощью лиссаминового зеленого или бенгальского розового (последний чаще вызывает раздражение). Для лечения данного осложнения нужно временно прекратить ношение контактных линз, назначить препараты искусственной слезы. Если осложнение возникает снова, можно попробовать перевести пациента на ношение линз с низким коэффициентом трения и назначить регулярное применение препаратов искусственной слезы.

Рис. 1. Эпителиопатия края век слабой степени на нижнем веке
Темной стрелкой показана линия Маркса, светлыми – области ЭКВ
СКПКВ могут и не быть осложнением вследствие ношения контактных линз; скорее, это верный признак сухости поверхности глаза, что, конечно, может быть вызвано и воздействием линз. При осмотре через биомикроскоп они выглядят как небольшие складки конъюнктивы, идущие параллельно веку: СКПКВ расположены темпорально и назально по отношению к нижнему лимбу. Недавно было показано, что их появление есть четкий маркер развивающегося ССГ [18]. Нам нужно осматривать пациентов на предмет этого состояния и, если оно присутствует, принимать меры для того, чтобы человек мог и дальше успешно пользоваться контактными линзами.
Муциновые шарики. Это образования в форме сферы размером 20–200 мкм, состоят они из муцинов. Их появление объясняют механическим трением между контактной линзой и роговицей. Наиболее часто их видят при ношении пациентом силикон-гидрогелевых МКЛ, но они иногда появляются и при использовании гидрогелевых линз. Большие объемы муциновых шариков могут возникать при сне в линзах, вероятной причиной этого считают отсутствие слезообмена под линзой. Муциновые шарики – это неопасное состояние, после снятия линзы они исчезают.
В научной литературе можно найти конфликтующие мнения по поводу муциновых шариков и риска роговичных воспалительных событий (РВС). В 2010 году авторы одного исследования предположили, что присутствие муциновых шариков – это защитная реакция организма [19], в то время как в статье 2017 года говорится об обратном [20]. И если это на самом деле так, то врачу-офтальмологу при обнаружении муциновых шариков следует обсудить с пациентом вопрос, как носить линзы без риска РВС.
Верхнее дугообразное прокрашивание эпителия. Ношение контактных линз может по-разному влиять на эпителий роговицы. Одно из возможных состояний – это верхнее дугообразное прокрашивание эпителия (ВДПЭ), оно представляет собой дугообразные полосы прокрашенного эпителия в верхнем сегменте роговицы шириной 1–2 мм и длиной до нескольких миллиметров. В большинстве случаев оно не вызывает никаких симптомов.
Считается, что основным механизмом возникновения ВДПЭ является воздействие материала линз с высоким модулем упругости совместно с плотным верхним веком [21]. Излишнее давление века ведет к нарушению целостности эпителия. Лечение этого состояния следующее: нужно прекратить ношение линз на несколько дней или недель и, по всей вероятности, назначить препараты искусственной слезы. Пациента следует перевести на ношение линз из материала с низким модулем упругости, возможно увеличенного диаметра, с тем чтобы снизить давление линзы на роговицу.
Нарушение целостности эпителия в назальном и темпоральном сегментах. Это состояние встречается только при ношении ЖГП-линз. Часто его называют «прокрашивание на 3 и 9 часах». Такой рисунок прокрашивания говорит о неадекватном распределении слезной пленки по поверхности роговицы. Оно может быть следствием смещения контактной линзы [22], неполного смыкания век при моргании, чрезмерного подъема края линзы. Лечение этого состояния требует перевода на ношение мягких линз (если это возможно) или на линзы большего диаметра (роговичные или склеральные) либо изменения кривизны периферии жесткой линзы, а также поощрения пациента чаще моргать.
Васкуляризованный лимбальный кератит (ВЛК). Он встречается исключительно при ношении ЖГП-линз. Возникает в тех же двух сегментах, что и прокрашивание на 3 и 9 часах. При обследовании ученые обнаружили возвышение роговичной или конъюнктивальной ткани или их сочетание [23]. Возможно, что к ВЛК ведет слишком твердый назальный или темпоральный край линзы. Симптомы ранжируются от их отсутствия до умеренного дискомфорта и светобоязни. Первичное лечение подразумевает использование увлажняющих средств и в ряде случаев кортикостероидов. В долгосрочной перспективе нужно снижать время ношения линз, изменение дизайна периферии линзы, назначение комбинации жесткой и мягкой линзы («пиггибэк») или склеральной линзы.
Гигантский папиллярный конъюнктивит (ГПК). В настоящее время у нас есть две основные гипотезы его возникновения: это механическое воздействие линзы и влияние отложений на ней. Пациент с ГПК обычно жалуется на чрезмерное ощущение присутствия линзы на глазу, необходимость частого массажа век для ее смещения. Если при осмотре с помощью щелевой лампы ГПК относительно хорошо локализуется, считают, что его причина «механическая» [24]. Если он диффузно распространен по тарзальной пластинке, это объясняют аллергической реакцией [24]. При диагностировании ГПК нужно временно прекратить ношение контактных линз и, возможно, назначить кортикостероиды. После некоторого перерыва в ношении линз пациенту можно вернуться к их использованию, но лучше начать носить однодневные линзы. Последние позволяют снизить образование отложений, это дает возможность пациентам после лечения ГПК вернуться к ношению средств контактной коррекции зрения с низким риском повторного развития состояния.
Недостаточность стволовых клеток лимба (НСКЛ). Это осложнение, которое часто упускают из виду. Считается, что оно может развиться у 2,4–5,0 % пользователей контактных линз [25]. Патогенез НСКЛ многофакторный, включает в себя токсичность, гипоксию, недостаток смазки, механическую травму [25]. При ношении контактных линз НСКЛ обычно обнаруживается в верхней их части, поэтому считают, что в процесс вовлечено верхнее веко. Оно создает относительно гипоксическую среду, оказывает воздействие на лимб, увеличивая трение.
Эта хроническая микротравма воздействует на стволовые клетки лимба, конъюнктивальные и бокаловидные клетки мигрируют на роговицу [26]. При обнаружении НСКЛ следует оценить ее степень. При сильной выраженности нужно прекратить ношение контактных линз, при слабой – снижать число часов ношения линз в день, минимизировать гипоксию, сменить средство для ухода, использовать линзы с длительным увлажнением.
Токсичность
В этой области обычно рассматривают химическое повреждение клеток эпителия. Многие химические вещества и лекарственные препараты способны токсически влиять на эпителий. В этом разделе мы сосредоточимся на консервантах. Классический пример вещества, оказывающего токсическое воздействие на роговицу, – это хлорид бензалкония, который способен повреждать клеточные мембраны [27]. При воздействии хлорида бензалкония, имеющего высокую концентрацию, клетка лизирует, возникает характерная картина прокрашивания эпителия. Многофункциональные растворы (МФР) для ухода за линзами содержат крупные молекулы, например поликватерниума или полиаминопропилбигуанида, которые действуют как дезинфицирующие вещества. Такие химические вещества, в отличие от хлорида бензалкония, нетоксичны в отношении эпителия.
Хотя современные консерванты не столь токсичны, как прежние, тем не менее факты прокрашивания роговицы при использовании различных средств для ухода за линзами и материалов линз изучались и результаты публиковались много раз за прошедшие 15 лет [28]. Для решения проблемы достаточно поменять раствор для ухода или использовать линзы из другого материала. Иногда к нам на прием может прийти пациент, жалующийся на внезапное раздражение глаза, после того как он надел линзу, обработанную в пероксидной системе для ухода. Пусть и редко, но такое случается, когда нейтрализация пероксида водорода не завершилась. Обычно решение проблемы заключается в повторном обучении пациента тому, как правильно использовать такие системы.
Контаминация микроорганизмами
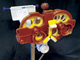
Контаминация контактных линз микроорганизмами рассматривается специалистами как причина развития РВС (рис. 2) и наиболее серьезного осложнения – микробного кератита (МК) [29]. На контактной линзе могут скапливаться бактерии, грибы, простейшие (мы их перечислили в порядке возрастания тяжести осложнений). К счастью, инфекции довольно редки (рис 3). Бактериальный кератит среди пользователей контактных линз в США встречается примерно у 4 из 10 тыс. человек (при сне в линзах – у 20 из 10 тыс.) [30], на кератит, вызванный грибами, приходится 1 случай на 50 тыс. пользователей [31], а на акантамебный кератит – примерно 1–2 случая на 1 млн человек [32]. Куда более распространены стерильные, или асептические, роговичные воспалительные события. Симптоматические РВС возникают у 2–4 % пользователей контактных линз, а если включить в общее число асимптоматические, то их доля увеличится до 20 % [33]. Может, и не совсем уместно называть стерильные РВС таковыми, поскольку присутствие бактерий-некомменсалов или бактерий-комменсалов (и продуктов их жизнедеятельности), вполне вероятно, ответственно за развитие воспалительного ответа. Хотя РВС могут возникать вследствие чрезмерного химического, механического или метаболического стресса, по большей части причиной их появления служит контаминация микроорганизмами.

Рис. 2. Разбросанные по поверхности гранулы инфильтратов при стерильном роговичном воспалительном событии

Рис. 3. Бактериальный кератит, вызванный Serratia marcescens
Обратите внимание на парацентральную язву, значительный отек роговицы, хорошо различимые преципитаты и диффузную инъекцию
Обсеменение микроорганизмами может прийти от нормальной глазной микрофлоры, но увеличивают риск нежелательных осложнений микробы, попадающие именно при ношении линз. Существует большое число факторов риска РВС или МК [33, 34]. Некоторые из них – возраст, пол, генетика иммунной системы, предыдущие случаи РВС, степень аметропии – изменить нельзя, и это означает, что при их наличии пациент всегда или на определенный период имеет риск осложнения. Изменяемые факторы – курение, сон в линзах, нарушение регулярности смены контейнера на новый, место приобретения средств для ухода, силикон-гидрогелевые материалы, плохая гигиена рук, неношение однодневных линз – находятся во власти врача-офтальмолога и пациента. Все эти факторы, за исключением места приобретения, повышают вероятность серьезного осложнения, вызванного микроорганизмами. Контакт линз, контейнера или глаза с водой увеличивает риск контаминации не только Acanthamoeba, но и грамотрицательными бактериями, такими как Pseudomonas, Serratia, Achromobacter, Stenotrophomonas и др. [35].
У нас есть значительный объем информации по РВС и МК, мы знаем факторы риска, диагностические критерии, протоколы лечения. Недавно все это было подвергнуто пересмотру [33, 34]. Наш императив – правильно отличить МК от других состояний и немедленно начать лечение. Хотя РВС и МК не так часто встречаются в частной практике, врачу-офтальмологу все равно нужно заботиться об информировании пациентов и рекомендовать режимы ношения, которые минимизируют риски.
Заключение
В этой статье были представлены относительно общие осложнения контактной коррекции зрения, ее не нужно рассматривать как подробный обзор всех возможных нежелательных последствий ношения контактных линз.
Список литературы
1. Subbaraman LH. In Focus with Current Contact Lens Materials and Designs. Contact Lens Spectrum. 2017 May; 32: 22–25, 37, 55.
2. Cope JR, Collier SA, Rao MM, et al. Contact Lens Wearer Demographics and Risk Behaviors for Contact Lens-Related Eye Infections – United States, 2014. MMWR Morb Mortal Wkly Rep. 2015 Aug 21; 64: 865–870.
3. Wichterle O, Lim D. Hydrophilic Gels for Biological Use. Nature. 1960 Jan 9; 185: 117–118.
4. Binder PS. Complications associated with extended wear of soft contact lenses. Ophthalmology. 1979 Jun; 86: 1093–1101.
5. Efron N. Contact lens wear is intrinsically inflammatory. Clin Exp Optom. 2017 Jan; 100: 3–19.
6. Holden BA, Sweeney DF. The significance of the microcyst response: a review. Optom Vis Sci. 1991 Sep; 68: 703–707.
7. Josephson JE, Zantos S, Caffery B, Herman JP. Differentiation of corneal complications observed in contact lens wearers. J Am Optom Assoc. 1988 Sep; 59: 679–685.
8. Pérez JG, Méijome JM, Jalbert I, Sweeney DF, Erickson P. Corneal epithelial thinning profile induced by long-term wear of hydrogel lenses. Cornea. 2003 May; 22: 304–307.
9. Jones LW, Jones DA. Non-inflammatory corneal complications of contact lens wear. Cont Lens Anterior Eye. 2001; 24 (2): 73–79.
10. Nixon AD, Barr JT, VanNasdale DA. Corneal epithelial bullae after short-term wear of small diameter scleral lenses. Cont Lens Anterior Eye. 2017 Apr; 40: 116–126.
11. Yeung KK, Yang HJ, Nguyen AL, Weissman BA. Critical Contact Lens Oxygen Transmissibility and Tear Lens Oxygen Tension to Preclude Corneal Neovascularization. Eye Contact Lens. 2018 Sep; 44 Suppl 1: S291–S295.
12. Holden BA, Williams L, Zantos SG. The etiology of transient endothelial changes in the human cornea. Invest Ophthalmol Vis Sci. 1985 Oct; 26: 1354–1359.
13. Holden BA, Vannas A, Nilsson K, et al. Epithelial and endothelial effects from the extended wear of contact lenses. Curr Eye Res. 1985 Jun; 4: 739–742.
14. Cavanaugh KJ Jr., Margulies SS. Measurement of stretch-induced loss of alveolar epithelial barrier integrity with a novel in vitro method. Am J Physiol Cell Physiol. 2002 Dec; 283: C1801–C1808.
15. Michaud L, van der Worp E, Brazeau D, Warde R, Giasson CJ. Predicting estimates of oxygen transmissibility for scleral lenses. Cont Lens Anterior Eye. 2012 Dec; 35: 266–271.
16. Arita R, Itoh K, Inoue K, Kuchiba A, Yamaguchi T, Amano S. Contact lens wear is associated with decrease of meibomian glands. Ophthalmology. 2009 Mar; 116: 379–384.
17. Korb DR, Greiner JV, Herman JP, et al. Lid-wiper epitheliopathy and dry-eye symptoms in contact lens wearers. CLAO J. 2002 Oct; 28: 211–216.
18. Pult H, Bandlitz S. Lid-Parallel Conjunctival Folds and Their Ability to Predict Dry Eye. Eye Contact Lens. 2018 Nov; 44 Suppl 2: S113–S119.
19. Szczotka-Flynn L, Benetz BA, Lass J, et al. The association between mucin balls and corneal infiltrative events during extended contact lens wear. Cornea. 2011 May; 30: 535–542.
20. Szczotka-Flynn LB, Jiang Y, Stiegemeier MJ, et al. Mucin Ball Study Group. Mucin Balls Influence Corneal Infiltrative Events. Optom Vis Sci. 2017 Apr; 94: 448–457.
21. Holden BA, Stephenson A, Stretton S, et al. Superior epithelial arcuate lesions with soft contact lens wear. Optom Vis Sci. 2001 Jan; 78: 9–12.
22. Preston RW. Understanding 3 and 9 O’clock Staining. Contact Lens Spectrum. 1998 Oct; 13: 57.
23. Grohe RM, Lebow KA. Vascularized limbal keratitis. Int Contact Lens Clin. 1989 Jul–Aug; 16: 197–209.
24. Skotnitsky CC, Naduvilath TJ, Sweeney DF, Sankaridurg PR. Two presentations of contact lens-induced papillary conjunctivitis (CLPC) in hydrogel lens wear: local and general. Optom Vis Sci. 2006 Jan; 83: 27–36.
25. Rossen J, Amram A, Milani B, et al. Contact Lens-induced Limbal Stem Cell Deficiency. Ocul Surf. 2016 Oct; 14: 419–434.
26. Pajoohesh-Ganji A, Pal-Ghosh S, Tadvalkar G, Stepp MA. Corneal goblet cells and their niche: implications for corneal stem cell deficiency. Stem Cells. 2012 Sep; 30: 2032–2043.
27. Dart J. Corneal toxicity: the epithelium and stroma in iatrogenic and factitious disease. Eye (Lond). 2003 Nov; 17: 886–892.
28. Woods J, Jones LW. Pilot Study to Determine the Effect of Lens and Eye Rinsing on Solution-Induced Corneal Staining (SICS). Optom Vis Sci. 2016 Oct; 93: 1218–1227.
29. Szczotka-Flynn LB, Pearlman E, Ghannoum M. Microbial contamination of contact lenses, lens care solutions, and their accessories: a literature review. Eye Contact Lens. 2010 Mar; 36: 116–129.
30. Stapleton F, Keay L, Edwards K, et al. The incidence of contact lens-related microbial keratitis in Australia. Ophthalmology. 2008 Oct; 115: 1655–1662.
31. Konda N, Motukupally SR, Garg P, Sharma S, Ali MH, Willcox MD. Microbial analyses of contact lens-associated microbial keratitis. Optom Vis Sci. 2014 Jan; 91: 47–53.
32. Centers for Disease Control and Prevention. Acanthamoeba keratitis fact sheet for healthcare professionals. Available at https: //www.cdc.gov/parasites/acanthamoeba/health_professionals/acanthamoeba_keratitis_hcp.html. Accessed on Sept. 24, 2018.
33. Steele KR, Szczotka-Flynn L. Epidemiology of contact lens-induced infiltrates: an updated review. Clin Exp Optom. 2017 Sep; 100: 473–481.
34. Carnt N, Samarawickrama C, White A, Stapleton F. The diagnosis and management of contact lens-related microbial keratitis. Clin Exp Optom. 2017 Sep; 100: 482–493.
35. Wang JL, Chen ML, Lin YE, Chang SC, Chen YC. Association between contaminated faucets and colonization or infection by nonfermenting gram-negative bacteria in intensive care units in Taiwan. J Clin Microbiol. 2009 Oct; 47: 3226–3230.
Автор: А. Б. Циммерман,
врач-оптометрист, профессор колледжа оптометрии Университета штата Огайо (Колумбус, США)
Перевод: И. В. Ластовская
Статья опубликована в журнале Contact Lens Spectrum 01.12.2018. Журнал выпускается компанией PentaVision LLC (Амблер, Пенсильвания, США). © PentaVision LLC, 2019. Больше информации см. на сайте компании: www.visioncareprofessional.com. Перевод печатается с разрешения PentaVision LLC
© РА «Веко»
Печатная версия статьи опубликована в журнале «Современная оптометрия» [2022. № 4 (153)].
По вопросам приобретения журналов и оформления подписки обращайтесь в отдел продаж РА «Веко»:
- Тел.: (812) 634-43-34.
- E-mail: magazine@veko.ru
- veko.ru
Наши страницы в соцсетях: