Время разрыва слезной пленки (ВРСП) – это тест, обычно используемый для исследования и мониторинга синдрома сухого глаза (ССГ). В этой статье рассматриваются различные методы оценки ВРСП, а также их сильные и слабые стороны.
- Введение
- Тонкая слезная пленка
- Методы измерения ВРСП
- Время разрыва слезной пленки, окрашенной флюоресцеином (ФВРСП)
- Неинвазивное время разрыва слезной пленки (НВРСП)
- Отношение к другим тестам ССГ
- Заключение
Введение
Когда речь заходит об офтальмологическом обследовании при ССГ, обычно первое, что приходит на ум, это измерение ВРСП. Впервые о нем начали говорить в конце 1960-х годов [1], специалисты узнали, что ВРСП – мера стабильности слезной пленки, для оценки которой нужно установить время, проходящее после моргания до потери ее устойчивости и испарения, при этом на роговице образуются островки, не покрытые слезой. Такой тест входит в набор тестов, дающих достаточно полное представление о слезной пленке, особенно у пациентов с подозрением на ССГ.
Когда эта пленка после моргания становится тоньше, в основном из-за испарения, существенно растет локализованная гиперосмолярность внутри нее [2, 3]. Как только произошел ее разрыв, поверхность глаза в том месте теряет гладкое преломляющее и защитное покрытие, и для его восстановления человеку нужно снова моргнуть. Если ВРСП понижено, то либо должна вырасти частота моргания, либо, что более обычно, поверхность глаза остается без слезы на некоторое время. Это ведет к ощущению пациентом дискомфорта и вариабельности остроты зрения, при этом создается потенциальная возможность появления патологических нарушений на поверхности органа зрения.
Тонкая слезная пленка
Слезная пленка – очень хрупкая структура, ее толщина в центре всего лишь примерно 5 мкм (в 30 раз тоньше волоса человека) [4]. При обследовании слезной пленки это обстоятельство обязательно следует учитывать. Воздействие на ее состояние незамедлительно сказывается на результатах измерения ВРСП. По этой причине важно обращать внимание на степень инвазивности метода, который применяется, и выбирать наименее инвазивный (или вначале его, а потом более воздействующие на пленку тесты).
Стабильность слезной пленки – величина крайне изменчивая, на нее влияют многие внутренние и внешние факторы, среди них можно назвать пол пациента, возраст, этническую принадлежность, ношение контактных линз (КЛ), наличие в анамнезе офтальмохирургической операции (в особенности на веках или рефракционной) [5]. Состояние окружающей среды также воздействует на устойчивость пленки, она зависит от температуры воздуха, влажности, работы систем кондиционирования, степени загрязненности, ветров, табакокурения, времени сидения за компьютером, употребления алкоголя [6–9]. Поэтому при измерении ВРСП нужно учитывать эти факторы, а больше всего – те, которые присутствуют в кабинете врача, например наличие кондиционера или сквозняков, что может влиять на воспроизводимость результатов между приемами.
Методы измерения ВРСП
Время разрыва слезной пленки, окрашенной флюоресцеином (ФВРСП)
Обычный метод измерения ВРСП состоит в использовании флюоресцеина – диагностического красителя, часто применяемого для оценки целостности поверхности глаза, то есть прокрашивания роговицы и конъюнктивы. Флюоресцеин натрия инстиллируют в слезную пленку, как правило, с помощью специальной полоски, смоченной в физрастворе, после чего глаз осматривают через щелевую лампу с синим кобальтовым светофильтром. Свет такой длины волны возбуждает молекулы красителя, они начинают светиться. Для усиления контраста воспринимаемой врачом картины можно использовать желтый барьерный светофильтр Wratten 12, он придает слезной пленке известный по фотоснимкам зеленый цвет. Сначала краситель равномерно распределяется по пленке, однако, когда она теряет стабильность и утончается в ряде областей, картина распределения флюоресцеина становится неравномерной, появляются островки уменьшенной толщины (рис. 1). Они выглядят темнее, поскольку в них меньше красителя. Время, которое проходит от завершения моргания до появления этих темных областей, и называется ФВРСП.
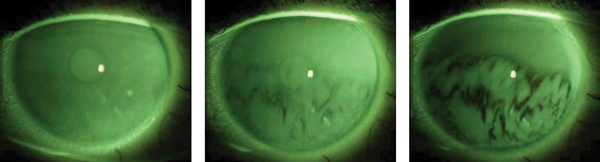
Рис. 1. Три последовательных по времени снимка, показывающих разрыв равномерного слоя слезной пленки после моргания
Хотя этот тест легко провести и для него не требуется специального оборудования, известно, что сама инстилляция красителя на слезную пленку воздействует на ее стабильность [10], а результаты измерения ФВРСП зависят от объема введенного красителя [11]. Если флюоресцеина попало много, возрастает толщина пленки, а это время испарения водной составляющей. Воспроизводимость результатов измерения ФВРСП можно повысить уменьшением ширины полоски с красителем (1 мм против привычных 5 мм), это снижает объем флюоресцеина [12]. Такой подход называют тестом сухого глаза (Dry Eye Test – DET), во время его проведения на пленку не через пипетку, которая не подходит для клинических исследований, попадает 1 мкл красителя. Три последовательных измерения с помощью тест-полосок были в пределах 3 с для 96 % пациентов по сравнению с 71 % – при применении стандартных полосок. К сожалению, такие тонкие полоски в Европе пока не продаются.
Еще один способ контроля поступающего флюоресцеина – просто загнуть край полоски глубиной 1 мм и использовать только его [13]. Такая модифицированная методика дает возможность улучшить воспроизводимость измерений по сравнению с использованием стандартных полосок с красителем, благодаря контролю объема инстиллируемого флюоресцеина. ФВРСП сильно коррелирует между двумя методами, но оно значительно меньше при применении модифицированной полоски. Это следует учитывать при оценке ФВРСП с точки зрения пороговых значений для нормального и предполагаемого сухого глаза, то есть необходимо использовать более низкий порог.
Результаты последовательных замеров ФВРСП могут серьезно отличаться друг от друга; это объясняется тем, что поступление красителя дестабилизирует слезную пленку на время, проходящее за 12–20 морганий [14]. Поэтому рекомендуется неоднократно замерять ФВРСП (обычно три раза), после чего высчитать среднее значение и погрешность результата.
Как правило, «нормальным» состоянием слезной пленки считается время выше 10 с, а значения в диапазоне 5–10 с рассматривают как граничные. Все, что меньше 5 с, свидетельствует о сухом глазе [15, 16]. Несмотря на то что измерение ФВРСП проводится очень часто в практике врача-офтальмолога или оптометриста, этот метод все же обладает низкой чувствительностью и его сложно использовать для классификации и ранжирования симптомов ССГ [17, 18]. Как правило, если проводить только этот тест при ССГ, он покажет большое число ложнопозитивных значений.
Другое количественное измерение, которое можно применять для диагностики ССГ, это так называемый индекс защищенности глаза (Ocular Protection Index – OPI). Он показывает меру взаимодействия между морганием и стабильностью слезной пленки, его можно определить с помощью ФВРСП. Считают этот индекс просто: делят ФВРСП на время, проходящее между двумя последовательными морганиями [19]. Если величина выше единицы, то ВРСП превышает интервал между морганиями; в таком случае глазная поверхность защищена полноценной слезной пленкой на все время между сокращением век. Если меньше – значит, между двумя морганиями есть время, когда поверхность глаза не защищена слезой. Чтобы правильно вычислить OPI, нужно верно измерить интервал между морганиями и свести к минимуму влияние врача. Как известно, на частоту морганий воздействуют яркий свет, движение воздуха, осознание пациентом приближения рук врача к глазу.
Неинвазивное время разрыва слезной пленки (НВРСП)
Для устранения действия флюоресцеина на стабильность слезной пленки лучше использовать неинвазивные методы замера ВРСП. Среди них – проекция изображения миры на отражающую поверхность слезной пленки и наблюдение за геометрической формой отражения. Когда начинается потеря стабильности и уменьшается толщина слезной пленки, правильная геометрическая форма отражения миры нарушается. Как и в случае измерения ФВРСП, под ВРСП считают длительность периода до искажения формы миры, хотя по сути это время начала утончения слезной пленки (ВУСП).
Данные методы не требуют добавления каких-либо веществ в слезу, тем не менее идеальное измерение ВРСП должно ограничивать любое воздействие на слезную пленку, включая исходящее из внешней среды. Ранее мы уже указали факторы, которые влияют на ее стабильность и скорость испарения – температуру, влажность, движение воздуха. Слеза быстрее испаряется в жаркой и сухой среде, особенно тогда, когда глаз обдают потоки воздуха. Помимо этих факторов, нужно добиться того, чтобы сам пациент меньше воздействовал на стабильность слезной пленки: ему нужно принять правильную позу, не щурить глаза, моргать естественным образом. Если пациент с широко открытыми глазами наблюдает за действиями врача, глазная щель будет большой, это ведет к уменьшению толщины слезной пленки, что снизит ВРСП. Нужно также не забывать о рефлекторном слезовыделении, ведущем к увеличению объема слезной жидкости, его может вызывать дискомфорт или механическая стимуляция при инвазивных тестах, например при использовании полосок в тесте Ширмера; подобное действие оказывает слишком яркий свет щелевой лампы или другого инструмента [20, 21]. Потенциальный эффект каждого из этих факторов зависит от метода, используемого для оценки ВРСП, что затрудняет прямое сравнение измерений между разными техниками [22].
Для замера НВРСП можно применять проекцию миры кератометра или других инструментов, например Keeler Tearscope, CSO Polaris, или чашу Mengher [10, 23, 24]. Для каждой из этих операций требуется специальное оборудование, наиболее распространенным является, естественно, кератометр. Само измерение простое, нужно засечь время до первого искажения отражения миры – это и будет ВУСП (рис. 2). Однако это происходит до начала полного разрыва слезной пленки, поэтому оно будет меньше, чем ВРСП (в среднем 18 и 23 с соответственно) [23]. Неудобство кератометра для этой цели в том, что мира будет покрывать лишь центральные 3 мм роговицы, в то время как с помощью щелевой лампы можно наблюдать ее отражение по всей поверхности роговицы (рис. 3). Разные инструменты для измерения НВРСП дают отличающиеся результаты (в среднем с разницей 9 с); поэтому при записи в медицинскую карту нужно обязательно указывать, на каком приборе проводилось обследование [25, 26].
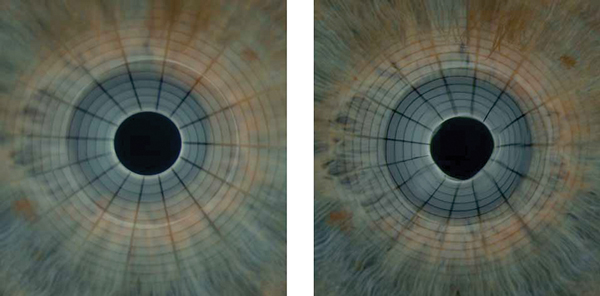
Рис. 2. Отражение миры на слезной пленке при использовании установленной в щелевую лампу сетки Polaris для измерения НВРСП: снимок сразу после моргания, поверхность пленки ровная (слева); слезная пленка начинает терять однородность толщины – отражение миры искажается (справа)
Рис. 3. На щелевую лампу установлен инструмент Polaris для оценки слезной пленки (включая изучение липидного слоя и НВРСП)
Снимок предоставлен WOPEC
Типичные значения нормального ВУСП составляют 15–20 с, ССГ снижает их в среднем на 7 с [23, 27, 28]. Следует отметить, что это выше принятых норм ФВРСП и такой факт нужно учитывать во время обследования при подозрении на ССГ. В двух исследованиях сравнивались ФВРСП и НВРСП и было показано, что неинвазивное время разрыва обычно на 4 с длиннее [29, 30]. Поэтому при использовании последнего имейте в виду бóльшее пороговое значение. При этом пороговом значении, равном 10 с, чувствительность и специфичность НВРСП существенно выше данных, указанных в литературе для ФВРСП [17, 18, 31].
Во всех указанных методах требуется наблюдатель, который заметит начало изменения толщины слезной пленки, это обстоятельство вносит в измерение субъективный элемент. Значения ВРСП сильно варьируют между замерами, это усиливается при расширении числа тех, кто их проводит [30, 32, 33]. Благодаря прогрессу в высокоскоростной обработке изображений и росту вычислительных мощностей появились объективные методы измерения состояния слезной пленки. Серия изображений отраженной сетки концентрических колец получается в течение периода времени после моргания и анализируется для сравнения точного местоположения проекции между моментами времени. Выявлены небольшие различия в расположении областей отраженной сетки, которые объясняются искажением, вызванным истончением слезной пленки. Этот объективный метод называется видеокератоскопией, он исключает вариабельность как между наблюдателями, так и внутри наблюдателей, возникающую при субъективном определении конечной точки [34–36]. Такая функция становится все более распространенной на практике благодаря внедрению роговичного топографа Medmont E300 и кератографа Oculus (рис. 4). Широко сообщается, что чувствительность и специфичность объективных методов выше, чем у ФВРСП, и они сравнимы с неавтоматизированным НВРСП [22]. Однако следует отметить различия в пороговых значениях, используемых для диагностики ССГ, между исследованиями, которые демонстрируют изменчивость в результате используемой методологии.
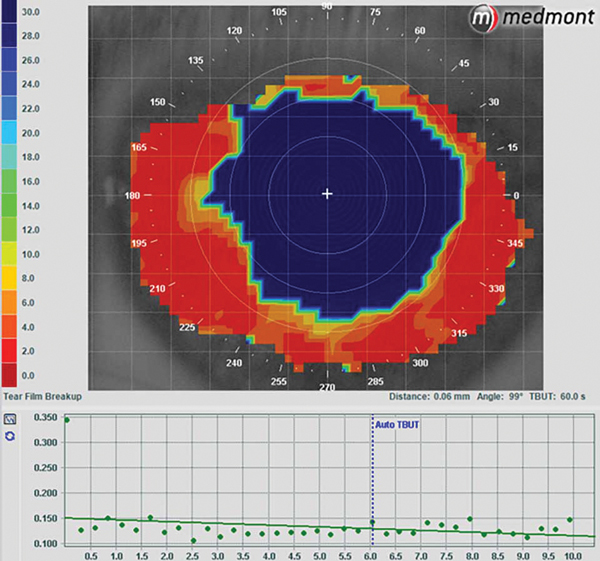
Рис. 4. Объективное неинвазивное измерение ВРСП, проводимое с помощью проекции диска Пласидо на Medmont E300. Более светлыми цветами обозначены области короткого времени разрыва. Программное обеспечение показало значение НВРСП, равное 6 с
Для неинвазивного измерения ВРСП также используется глазная термография. Этот метод основывается на феномене связи истончения слезной пленки с ее испарением, а стало быть, уменьшением температуры в областях будущего разрыва, что может быть зарегистрировано термографом [37]. Метод имеет относительно высокую чувствительность и специфичность для скрининга ССГ [38], но для него требуется установка специального оборудования, которое не является типичным для кабинета врача-офтальмолога или оптометриста.
Отношение к другим тестам ССГ
ВРСП обладает умеренной и значительной корреляцией с другими тестами, например тестом Ширмера, тестом с феноловой красной нитью, измерением высоты слезного мениска, учетом конъюнктивальных складок, параллельных краю века, оценкой эпителиопатии внутреннего ребра века и бульбарной гиперемии [39–41]. Палт (Pult) и соавторы изучали связь между клиническими знаками и сухим глазом, сравнивали результаты ряда тестов на ССГ с баллами, набранными пациентами при работе с опросником «Индекс заболевания глазной поверхности» (Ocular Surface Disease Index – OSDI). Лучше всего предсказывает ССГ комбинация двух методов: измерение НВРСП с помощью прибора Keeler Tearscope и оценка состояния конъюнктивальных складок, параллельных краю века, с назальной стороны, это подтверждает необходимость проведения нескольких тестов для постановки диагноза. То же самое говорится в отчете второй рабочей группы по проблеме ССГ TFOS DEWS II [42]. Сюда нужно включать во всех случаях субъективную оценку симптомов, проводимую с использованием получивших одобрение опросников, таких как OSDI [43–45]. Слабая ассоциация между клиническими симптомами подчеркивает важность применения в диагнозе комбинации клинических знаков (из разных объективных диагностических тестов) и отмеченных пациентами симптомов [46].
Заключение
В отчете второй рабочей группы по проблеме ССГ TFOS DEWS II [42] говорится: измерение НВРСП следует проводить в условиях освещения всей роговицы, что дает возможность наблюдения разрыва слезы на всей ее поверхности после моргания. Предпочтение нужно отдавать объективным методам и проводить три последовательных измерения, после чего вычислять среднее значение. После получения итоговых данных для диагностики ССГ необходимо взять наименьшее число, выведенное при исследовании обоих глаз. Пороговое значение для положительного диагноза должно быть до 10 с при субъективных методах, но уменьшено до 2,7 с при автоматических измерениях. Рассматривать ФВРСП нужно только в тех случаях, когда нет возможности проведения неинвазивного измерения, при этом инстиллировать следует минимальное количество красителя (стряхивать избыток солевого раствора или использовать лишь загнутый край полоски). Опять же пороговое значение для подозрения на ССГ меньше 10 с, хотя следует отметить, что может наблюдаться и меньшее время, даже при отсутствии клинически выраженного сухого глаза.
ВРСП легко измерять и интерпретировать, часто без использования дополнительного оборудования. Оно остается золотым стандартом оценки стабильности слезной пленки [5]. Однако свойственные методике ограничения нужно учитывать при интерпретации, включая легкость воздействия на результат объема красителя или окружающей среды. Для снижения этих эффектов нужно стандартизировать тестовые протоколы, с тем чтобы иметь возможность сравнения результатов замеров при динамическом наблюдении пациента. Метод, используемый для оценки ВРСП, для единообразия должен всегда регистрироваться, а интерпретация результатов обязана его учитывать. Наконец, ВРСП при диагностике ССГ всегда следует использовать как часть набора тестов, а не изолированно.
Список литературы
Автор:
Луиза Терри (Louise Terry), преподаватель Кардиффского университета (Кардифф, Великобритания)
Перевод: И. В. Ластовская
Оригинал статьи опубликован в журнале Optometry Today 13.02.2021. Перевод печатается с разрешения редакции
© РА «Веко»
Печатная версия статьи опубликована в журнале «Современная оптометрия» [2021. № 5 (144)].
По вопросам приобретения журналов и оформления подписки обращайтесь в отдел продаж РА «Веко»:
- Тел.: (812) 603-40-02.
- E-mail: magazine@veko.ru
- veko.ru
Наши страницы в соцсетях:
.jpg)











